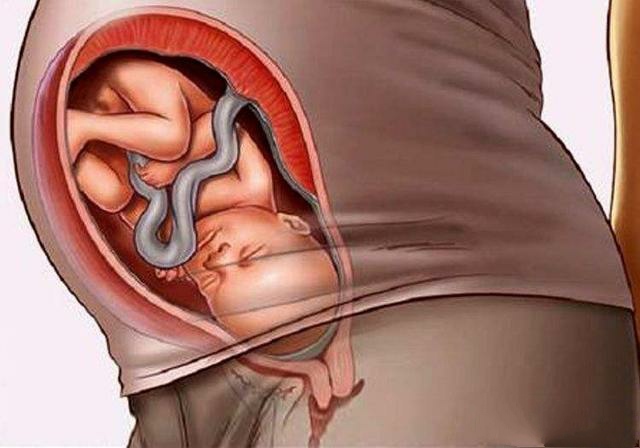
心肌梗塞严重不
的有关信息介绍如下:
心肌梗塞(myocardial infarction)是冠状动脉闭塞,血流中断,使部分心肌因严重的持久性缺血而发生局部坏死。临床上有剧烈而较持久的胸骨后疼痛、发热、白细胞增多、红细胞沉降率加快、血清心肌酶活力增高及进行性心电图变化,可发生心律失常、休克或心力衰竭。 发病机理 在冠状动脉粥样硬化病变的基础上并发粥样斑块破裂、出血、血管腔内血栓形成,动脉内膜下出血或动脉持续性痉挛,使管腔迅速发生持久而完全的闭塞时,如该动脉与其它冠状动脉间侧支循环原先未充分建立,即可导致该动脉所供应的心肌严重持久缺血,1小时以上即致心肌坏死。在粥样硬化的冠状动脉管腔狭窄的基础上,发生心排血量骤降(出血、休克或严重的心律失常),或左心室负荷剧增(重度体力活动、情绪过分激动、血压剧升或用力大便)时,也可使心肌严重持久缺血,引起心肌坏死。饱餐(特别是进食多量脂肪时)后血脂增高、血液粘稠度增高,引起局部血流缓慢,血小板易于聚集而致血栓形成;睡眠时迷走神经张力增高,使冠状动脉痉挛,都可加重心肌缺血而致坏死。心肌梗塞既可发生于频发心绞痛的病人,也可发生在原来并无症状者中。 主要出现左心室受累的血流动力改变,心脏收缩力减弱、顺应性降低,心搏量和心排血量立即下降(常降至原来的60%~80%,有休克者可降至30%~50%);动脉血压迅速降低,数小时后才逐渐回升;心率增快,可出现心律失常;左心室喷血分数减低,舒张末期压增高,舒张期和收缩期容量增高,喷血高峰和平均喷血率降低,其压力曲线最大压力随时间变化率(dp/dt)减低;周围动脉阻力开始时无改变,以后数小时由于小动脉收缩而增加,然后又恢复或减低;静脉血氧含量明显降低,动、静脉血氧差增大;心脏收缩出现动作失调,可为局部无动作(部分心肌不参与收缩)、动作减弱(部分心肌虽然参与收缩但无力)、矛盾动作(收缩期部分心肌向外膨出)和不同步(收缩程序失调)。 心脏在损失了大块有收缩力的心肌并发生收缩动作失调之后,较为正常的其他心肌必需代偿地增加收缩强度以维持循环,心脏进行重构(remodeling)。但当时发生的心肌严重缺血使心室作功减低;低血压又使冠脉灌流减少,酸中毒、全身缺氧和心律失常又进一步影响心室功能;以致心肌不能代偿,心脏扩大,甚至出现心力衰竭。先发生左心衰竭然后右心衰竭,但右心室心肌梗塞时,可首先出现右心衰竭。左心室代偿性扩张或二尖瓣乳头肌梗塞可致乳头肌功能失调,引起二尖瓣关闭不全,后者又可加重心力衰竭。 发生于急性心肌梗塞的心力衰竭称为泵衰竭。根据Killip的分组,第Ⅰ级泵衰竭是左心衰竭代偿阶段,第Ⅱ级为左心衰竭,第Ⅲ级为肺水肿,第Ⅳ级为心原性休克;肺水肿和心原性休克可以同时出现,是泵衰竭的最严重阶段。 病理改变 急性期时,心肌呈大片灶性凝固性坏死,心肌间质充血、水肿,伴有多量炎症细胞浸润,以后坏死的心肌纤维逐渐溶解吸收,形成肌溶灶,随后逐渐出现肉芽组织形成。病变波及心包可出现反应性心包炎,波及心内膜引起附壁血栓形成。在心腔内压力的作用下,坏死的心壁可破裂(心脏破裂),破裂可发生在心室游离壁、乳头肌或心室间隔处。 按梗塞灶的大小及其在心壁的分布情况,分为三型:①透壁性心肌梗塞:病变累及心室壁的全层或大部分,病灶较大,直径在2.5cm以上,常见冠状动脉内有血栓形成;心电图上出现病理性Q波;此型最为常见。②灶性心肌梗塞:梗塞范围较小,呈灶性分布于心室壁的一处或多处;临床常易漏诊而为尸检所发现。③心内膜下心肌梗塞:梗塞灶位于左心室壁内层一半处以内,呈小灶性,但分布常较广泛,严重者左心室壁的四个面的心内膜下均有病灶;心电图上一般无病理性Q波。 坏死组织约1~2周后开始吸收,并逐渐纤维化,在6~8周后进入慢性期形成瘢痕而愈合,称为陈旧性或愈合性心肌梗塞。瘢痕大者可逐渐向外凸出而形成室壁膨胀瘤。梗塞附近心肌的血供随供支循环的建立而逐渐恢复。 心肌梗塞的大小、范围及严重程度,主要取决于冠状动脉闭塞的部位、程度、速度和侧支循环的沟通情况。左冠状动脉前降支闭塞最多见,可引起左心室前壁、心尖部、下侧壁、前间隔和前内乳头肌梗塞;左冠状动脉回旋支闭塞可引起左心室高侧壁、膈面及左心房梗塞,并可累及房室结;左冠状动脉阻塞可引起左心室膈面、后间隔及右心室梗塞,并可累及窦房结和房室结。右心室及左、右心房梗塞较少见。左心室心内膜下心肌梗塞常是上述三支冠状动脉都有严重病变的结果。在冠状动脉主干闭塞则引起左心室广泛梗塞。 急性心肌梗塞时,与梗塞区有关的冠状动脉内常有新鲜血栓形成,是心肌梗塞的原因抑是后果,尚有争论。近年早期应用溶栓治疗有效,提示它应是主要原因。 按临床过程和心电图的表现,本病可分为急性、亚急性和慢性三期,但临床症状主要出现在急性期中,部分病人还有一些先兆表现。 (一)先兆 突然发生或出现较以往更剧烈而频繁的心绞痛,心绞痛持续时间较以往长,诱因不明显,硝酸甘油疗效差,心绞痛发作时伴有恶心、呕吐、大汗、心动过缓、急性心功能不全、严重心律失常或血压有较大波动等,都可能是心肌梗塞的先兆(梗塞前心绞痛)。如此时心电图示ST段一时性明显抬高或压低,T波倒置或增高,更应警惕近期内发生心肌梗塞的可能。及时积极治疗,有可能使部分病人避免发生心肌梗塞。 (二)症状 随梗塞的大小、部位、发展速度和原来心脏的功能情况等而轻重不同。 1.疼痛 是最先出现的症状,疼痛部位和性质与心绞痛相同,但常发生于安静或睡眠时,疼痛程度较重,范围较广,持续时间可长达数小时或数天,休息或含用硝酸甘油片多不能缓解,病人常烦躁不安、出汗、恐惧,有濒死之感。在我国,约1/6~1/3的病人疼痛的性质及部位不典型,如位于上腹部,常被误认为胃溃疡穿孔或急性胰腺炎等急腹症;位于下颌或颈部,常被误认为骨关节病。部分病人无疼痛,多为糖尿病病人或老年人,一开始即表现为休克或急性心力衰竭;少数病人在整个病程中都无疼痛或其他症状,而事后才发现得过心肌梗塞。 2.全身症状 主要是发热,伴有心动过速、白细胞增高和红细胞沉降率增快等,由坏死物质吸收所引起。一般在疼痛发生后24~48h出现,程度与梗塞范围常呈正相关,体温一般在38℃上下,很少超过39℃,持续1周左右。 3.胃肠道症状 约1/3有疼痛的病人,在发病早期伴有恶心、呕吐和上腹胀痛,与迷走神经受坏死心肌刺激和心排血量降低组织灌注不足等有关;肠胀气也不少见;重症者可发生呃逆。 4.心律失常 见于75%~95%的病人,多发生于起病后1~2周内,尤其24小时内。以室性心律失常为最多,尤其是室性过早搏动;如室性过早搏动频发(每分钟5次以上),成对出现,心电图上表现为多源性或落在前一心搏的易损期时,常预示即将发生室性心动过速或心室颤动。加速的心室自主心律时有发现,其心室率在50~100次/分之间,可与窦性心律形成等频率分离或融合,亦可产生心房的逆向传导,多数历时暂短,自行消失。各种程度的房室传导阻滞和束支传导阻滞也较多,严重者发生完全性房室传导阻滞。室上性心律失常加室上性心动过速、心房扑动、心房颤动等则较少,多发生在心力衰竭者中。前壁心肌梗塞易发生室性心律失常。下壁(膈面)心肌梗塞易发生房室传导阻滞,是供血给房室结构的右冠状动脉阻塞所致,其阻滞部位多在房室束以上处,预后较好。前壁心肌梗塞而发生房室传导阻滞时,往往是多个束支同时发生传导阻滞的结果,其阻滞部位在房室束以下处,说明梗塞范围广泛,且常伴有休克或心力衰竭,故情况严重,预后较差。 5.低血压和休克 疼痛期中血压下降常见,可持续数周后再上升,且常不能恢复以往的水平,未必是休克。如疼痛缓解而收缩压低于10.7kPa(80mmHg),病人烦躁不安、面色苍白、皮肤湿冷、脉细而快、大汗淋漓、尿量减少(<20ml/h)、神志迟钝、甚至昏厥者则为休克的表现。休克多在起病后数小时~1周内发生,见于20%的病人。主要是心原性,为心肌广泛(40%以上)坏死,心排血量急剧下降所致,神经反向引起的周围血管扩张为次要的因素,有些病人还有血容量不足的因素参与。严重的休克可在数小时内致死,一般持续数小时至数天,可反复出现。 6.心力衰竭 主要是急性左心衰竭,可在起病最初数日内发生或在疼痛、休克好转阶段出现。发生率约为20%~48%,为梗塞后心脏收缩力显著减弱和顺应性降低所致。病人出现呼吸困难、咳嗽、紫绀、烦躁等,严重者可发生肺水肿或进而发生右心衰竭的表现,出现颈静脉怒张、肝肿痛和水肿等。右心室心肌梗塞者,一开始即可出现右心衰竭的表现。 (三)体征 心脏浊音界可轻度至中度增大;心率增快或减慢,心尖区第一心音减弱,可出现第三或第四心音奔马律。约10%~20%病人在发病后2~3天出现心包摩擦者,多在1~2天内消失,少数持续1周以上;发生二尖瓣乳头肌功能失调者,心尖区可出现粗糙的收缩期杂音;发生心室间隔穿孔者,胸骨左下缘出现响亮的收缩期杂音。发生心律失常、休克或心力衰竭者出现有关的体征和血压变化。